“Es un momento emocionante”: dos vacunas impulsan la esperanza del fin de la malaria

NUEVA YORK.– Miriam Abdullah pasó toda su infancia entrando y saliendo de hospitales con su delgado cuerpo atormentado por la fiebre y devastado por la malaria. Se enfermaba tanto y con tanta frecuencia que sus tratamientos constantes agotaron a sus padres, quienes también cuidaban de sus numerosos hermanos, a nivel tanto económico como emocional. “Hubo un momento en que hasta mi mamá se rindió”, recordó Abdullah, quien ahora tiene 35 años.
En Nyalenda, la comunidad pobre de Kisumu, Kenia, donde vive Abdullah, la malaria –también conocida como paludismo– es endémica y ubicua. Algunos de sus amigos desarrollaron meningitis tras contagiarse; uno de ellos falleció. “La malaria nos ha atormentado como país”, afirmó.
Viven en la selva misionera, desconectados del mundo, y elaboran un producto muy buscado
Existen decenas de millones de historias de terror como la de Abdullah, heredadas de generación en generación. Pero ahora un cambio está por llegar: la malaria es uno de los pocos flagelos para la salud mundial sobre el que los expertos son optimistas, tanto que algunos comenzaron a hablar de la erradicación de la enfermedad.
“Creo que hay muchas razones para ser optimistas”, comentó Philip Welkhoff, director de programas de control de malaria en la Fundación Bill y Melinda Gates. “En unos años, en esta misma década, de verdad podríamos desplegar una iniciativa que reduzca los casos a cero”, sostuvo.
El año pasado, China y El Salvador se certificaron como territorios libres de malaria, y en los seis países que atraviesa el río Mekong –entre ellos, Vietnam y Tailandia– los casos se redujeron casi un 90%. Para 2025, se espera que alrededor de 25 países hayan eliminado la enfermedad.
En la actualidad, la mayoría de las infecciones ocurren en África. Incluso en ese continente, pese a las restricciones impuestas por la pandemia del coronavirus, casi 12 millones más de niños africanos recibieron medicamentos para prevenir la malaria en 2020, en comparación con las cifras de 2019.
Sin embargo, la llegada de dos nuevas vacunas presagia un cambio mucho mayor. La primera, llamada Mosquirix, tardó 35 años en fabricarse. Fue aprobada por la Organización Mundial de la Salud el año pasado y tal vez ya esté en distribución para finales del próximo año.
Una vacuna más poderosa contra la malaria, desarrollada por el equipo de la Universidad de Oxford que creó la vacuna de AstraZeneca contra el Covid-19, podría llegar en uno o dos años. Muchos expertos creen que esta formulación, que demostró una eficacia de hasta un 80% en los ensayos clínicos, es la que podría transformar la lucha contra la malaria.
Y aún hay más opciones en el horizonte, entre ellas una vacuna de ARNm que está desarrollando la empresa alemana BioNTech; anticuerpos monoclonales que pueden prevenir la malaria durante seis meses o más; mosquiteros para cama con insecticidas de efecto duradero o con químicos que paralizan a los mosquitos, así como nuevas maneras de atrapar y matar a estos insectos.
“Es un momento emocionante”, expresó Rose Jalang’o, quien dirigió una prueba piloto de la vacuna Mosquirix en Kenia, donde se les administró a niños junto con otras inmunizaciones.
No obstante, lograr que el mundo esté libre de malaria requerirá más que herramientas prometedoras. En muchos países africanos, la distribución de vacunas, medicamentos y mosquiteros para cama implica superar innumerables desafíos, como terrenos irregulares, otras prioridades médicas urgentes y desinformación.
Si bien el financiamiento que reciben los programas para el control de la malaria es mucho más generoso que el que se destina a muchas otras enfermedades que asolan a las naciones pobres, los recursos siguen siendo limitados. Invertir dinero en una iniciativa suele hacer que los financiadores pasen por alto otras más, lo cual fomenta la competencia y, a veces, el rencor.
El desarrollo de la vacuna Mosquirix costó más de 200 millones de dólares a lo largo de más de 30 años, pero tiene más o menos la mitad de la eficacia que la vacuna de Oxford, llamada R21. Las primeras dosis de Mosquirix no llegarán a los niños africanos hasta fines de 2023 o principios de 2024. El suministro se verá gravemente restringido por varias razones, y se prevé que siga siendo así durante años.
En diciembre, Gavi, una organización no gubernamental que impulsa las vacunas en todo el mundo, comprometió 156 millones de dólares para distribuir Mosquirix. Y en agosto, Unicef otorgó al fabricante de la vacuna, GlaxoSmithKline, un contrato de 170 millones de dólares para producir 18 millones de dosis en los próximos tres años. Pero eso está muy lejos de los 100 millones de dosis que, según diversos cálculos, se necesitan cada año.
R21, la segunda vacuna, parece ser más poderosa, barata y fácil de producir. Y el Instituto del Suero de la India está preparado para fabricar más de 200 millones de dosis de R21 al año.
Algunos expertos en malaria señalan que, dada la necesidad urgente, el mundo necesita todas las opciones disponibles. Pero a otros les preocupa que todos los dólares que ahora se destinen a Mosquirix no se usen para desarrollar otras herramientas.
“El financiamiento ya es escaso para las medidas existentes de control de la malaria”, expresó Javier Guzmán, director de políticas de salud mundial en el Centro para el Desarrollo Global en Washington. “No quiero ser negativo, pero una nueva herramienta sin fondos adicionales, en esencia, implica un sacrificio, un coste de oportunidad”, agregó.
De las más antiguas y mortales
La malaria es una de las enfermedades infecciosas más antiguas y de las más mortales. Años de avances importantes se estancaron hace una década más o menos. En 2019, dejó un saldo de 229 millones de infecciones nuevas y 558.000 muertes. La pandemia revirtió una lenta tendencia a la baja en las muertes por malaria, que se elevaron a 627.000 en 2020, cuando hubo 241 millones de casos.
Casi todas las vidas que se perdieron a causa de la malaria residían en el África subsahariana, donde alrededor del 80% de las muertes son de niños menores de 5 años.
Muchas de las estrategias para combatir la malaria son anticuadas, pero siguen siendo inaccesibles para millones. Por ejemplo, solo alrededor de la mitad de los niños africanos duermen en camas cubiertas con mosquiteros impregnados de insecticida, e incluso menos de ellos reciben medicamentos estacionales que previenen la infección.
La malaria agrava las desigualdades sociales. Les roba a los niños la capacidad de combatir otros patógenos, satura los sistemas de atención médica y destruye comunidades enteras. Una persona con malaria que no recibe tratamiento puede continuar enferma durante seis meses, lo cual les da a los mosquitos la oportunidad de propagar el parásito entre hasta 100 personas más.
Diseñar una vacuna contra un parásito ha demostrado ser mucho más desafiante que crear una contra un virus o una bacteria. Plasmodium falciparum, el organismo que causa la malaria en África, pasa rápidamente por varias etapas de la vida, adoptando una nueva forma cada vez.
El cuerpo se esfuerza por reconocer y defenderse de este huésped que cambia de forma, lo que deja a las personas vulnerables a episodios repetidos de enfermedades.
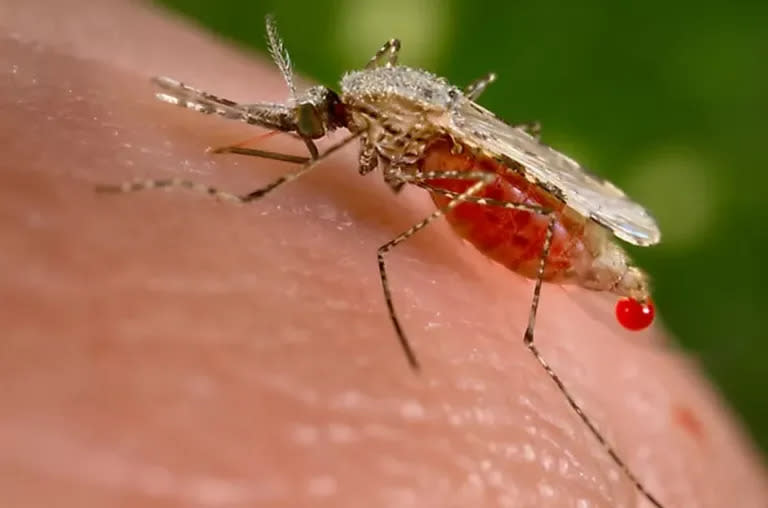
Una picadura de mosquito entrega alrededor de 10 esporozoítos, la forma del parásito que se puede transmitir. Pero dentro de los 30 minutos de la infección, los esporozoítos invaden el hígado y comienzan a multiplicarse en un ejército imbatible de miles. Mosquirix y R21 se dirigen a los esporozoítos unos minutos antes de que ingresen al hígado.
El parásito destroza el cuerpo con tanta rapidez que para cuando los niños ingresan al hospital, muchos necesitan con urgencia una transfusión de sangre. Pero el suministro de sangre suele ser escaso en el África subsahariana y usar una bolsa de sangre para un niño pequeño puede implicar que se deseche la mitad o más, explicó Mary Hamel, quien dirige el programa de implementación de la vacuna contra la malaria de la OMS.
“Ves a un niño que está pálido, débil y respira con rapidez, y está ahí tumbado en la camilla, y no hay nada que puedas hacer. La malaria se tiene que prevenir porque avanza demasiado rápido”, dijo.
Mosquirix, la primera vacuna contra cualquier parásito, es un hito técnico. Pero su eficacia, de un 40%, es mucho más baja de lo que esperaban los científicos.
Lo ideal sería que la vacuna se distribuya junto con medidas existentes de control, como los mosquiteros para cama impregnados de insecticida y medicamentos preventivos, con base en datos que indiquen dónde se necesitan más las herramientas y que sean entregadas por un equipo sólido de trabajadores de la salud.
“Si se combina con la herramienta correcta, se puede obtener un impacto mucho más grande”, indicó Thomas Breuer, director de salud global en GlaxoSmithKline, que fabrica la vacuna Mosquirix.
La vacuna, que se puede refrigerar, se probó en Kenia, Ghana y Malaui en niños menores de 2 años, y con más facilidad de lo que temían algunos expertos. “Es más factible en entornos rurales remotos que muchas otras vacunas”, indicó Prashant Yadav, experto en cadenas de suministro de atención médica en el Centro para el Desarrollo Global.
Los trabajadores sanitarios de la comunidad fueron de puerta en puerta para publicitar Mosquirix, y los gobiernos corrieron la voz a través de programas de radio y televisión locales. A pesar de la información errónea que circuló en WhatsApp y las redes sociales, la aceptación de la vacuna fue comparable con la de las inmunizaciones de rutina.
No obstante, en muchos países africanos, la desconfianza en las vacunas es alta. En una encuesta, alrededor de la mitad de las personas en Níger y la República Democrática del Congo dijeron que no confiarían en una vacuna contra la malaria.
Además, Mosquirix se debe administrar en cuatro dosis, la primera a los 5 meses de edad y la cuarta a los 18 meses. Pero los niños mayores de 18 meses rara vez reciben más vacunas, y muchos padres africanos enfrentan enormes obstáculos logísticos para llevar a sus hijos a una clínica. Los padres también pueden suponer erróneamente que las tres primeras dosis de Mosquirix protegen lo suficiente, señalaron los investigadores.
En tanto, R21 tiene una eficacia del 70% después de tres dosis administradas antes de los 17 meses de edad. Un refuerzo administrado un año después mantiene e incluso aumenta su potencia.
“Sería más fácil si la última inyección fuera a los 18 meses”, dijo Kwame Amponsa-Achiano, médico y epidemiólogo que dirige el programa de vacunación en el Ministerio de Salud de Ghana, sobre Mosquirix.
Estrategias en danza
En comparación con los miles de millones de dólares que se invirtieron en las vacunas contra el Covid, los fondos destinados a la malaria son una miseria. La Fundación Gates gasta unos 270 millones de dólares al año en combatir la enfermedad, esto sin contar sus contribuciones al Fondo Mundial de Lucha contra el Sida, la Tuberculosis y la Malaria.
La escasez de recursos significa que las personas –y las organizaciones– terminan por elegir sus estrategias favoritas. Algunos sostienen que controlar la población de mosquitos es la ruta más lógica, mientras que otros promueven la vacunación, y hay quienes afirman que los anticuerpos monoclonales son el camino a seguir.
En un contexto tan competitivo, Mosquirix no se posiciona como la clara ganadora.
“Desplegar una herramienta que es costosa, no tan efectiva y de corta duración, quizá no sea la mejor estrategia para dar un primer paso”, mencionó Scott Filler, director de programas de control de malaria para el Fondo Mundial, que apoya a más de la mitad de los programas para el control de la malaria en el mundo.
Tal vez sería mejor invertir el dinero en aumentar el uso de mosquiteros para cama o garantizar que las personas tengan acceso a servicios básicos de atención primaria a la salud, como pruebas, tratamientos y monitoreo de la malaria, propuso Filler.
Incluso la Fundación Gates, que invirtió más de 200 millones de dólares en el desarrollo de Mosquirix, ahora muestra un entusiasmo moderado con la vacuna y, en cambio, se está enfocando en acelerar las herramientas más nuevas para África. “Algunas de esas opciones serán mejores, más baratas, más fáciles de implementar y más fáciles de ampliar”, admitió Welkhoff.
Sin embargo, otros expertos consideran que, dada la devastación provocada por la malaria, una vacuna de baja eficacia es mejor que ninguna.
“Tenemos esta vacuna que se probó de manera verdaderamente exhaustiva, más que cualquier otra vacuna antes de ser aprobada”, afirmó Michael Anderson, quien fue director general del Departamento de Desarrollo Internacional del Reino Unido y ahora lidera MedAccess, una organización sin fines de lucro financiada por el gobierno británico.
El desarrollo de la vacuna R21 costó menos de 100 millones de dólares. Si los reguladores actúan con la misma velocidad que demostraron con las vacunas contra el Covid-19, esta se podría autorizar unos meses después de que los investigadores entreguen los datos finales al término de este año.
Las dos vacunas no están necesariamente en competencia, dijo Adrian Hill, arquitecto de R21 y director del Instituto Jenner de la Universidad de Oxford.
El mayor problema con Mosquirix “es que no hay suficiente”, opinó Hill. Sin embargo, la R21 sería más sencilla de distribuir porque es “un producto más moderno”, agregó. “Fue diseñado en 2012, no en las décadas de 1980 y 1990″.
Muchos padres en África esperan con ilusión una vacuna. En Kisumu, Abdullah está ansiosa por vacunar a su hija de 2 años, quien ya padeció de malaria una vez, para protegerla de la enfermedad que afectó su propia infancia.
“Iría por ella de inmediato. De hecho, iría por ella antes de ir por la vacuna contra el Covid″, sentenció.
Por Apoorva Mandavilli

 Yahoo Noticias
Yahoo Noticias 
