“La tendencia se consolidó”: nuevo aumento en los casos de una enfermedad de transmisión sexual que se creía erradicada

Las infecciones de transmisión sexual (ITS) están en aumento en distintos países, según indica la Organización Mundial de la Salud (OMS): se sabe que, cada día, más de un millón de personas de entre 15 y 49 años contrae una ITS que se puede curar.
En la Argentina, la sífilis es la ITS que más cantidad de casos en aumento reporta, de acuerdo con los últimos datos procesados por el Ministerio de Salud de la Nación. Se trata de un tipo de infección que se transmite principalmente por contacto sexual, que tiene cura –pero también complicaciones si no se trata a tiempo– y que, por mucho tiempo, se creyó erradicada.
Según detalla a LA NACION Vanesa Fridman, médica de la División de Infectología del hospital escuela de la Universidad de Buenos Aires (UBA) y miembro de la Comisión de VIH e ITS de la Sociedad Argentina de Infectología, “la ITS que mayor número de casos presentó en 2022 fue la sífilis, con 26.647, y continuó en aumento en 2023 con 32.293 casos”. Las cifras quedaron confirmadas ayer en la actualización del Boletín Epidemiológico Nacional, que incluyó un reporte especial sobre la situación de la enfermedad en el país para el período 2018-2023.
Fridman agrega: “Desde la práctica clínica, la percepción general es que los casos de sífilis continúan en aumento hasta la actualidad”.
En comparación con años anteriores, en 2021 se registraron 12.131 casos; y en 2020, un año excepcional por la pandemia de Covid-19 y el aislamiento social preventivo y obligatorio, se registraron 10.590 casos.
Cecilia González Lebrero, directora del Departamento de Epidemiología del Ministerio de Salud de la Nación, explica a este medio que “desde 2013 se registra un aumento sostenido de los casos de sífilis en la población general, con excepción de los años coincidentes con la pandemia de Covid-19. A la vez, en 2022 se realizó una modificación en la vigilancia epidemiológica, que pasó de la modalidad numérica semanal a una notificación nominal de los casos. A raíz de esa modificación, se logró mayor sensibilidad y especificidad: la tendencia al ascenso del número de casos se consolidó, aunque ahora con mayor desagregación de variables que permiten caracterizar mejor la población afectada”.
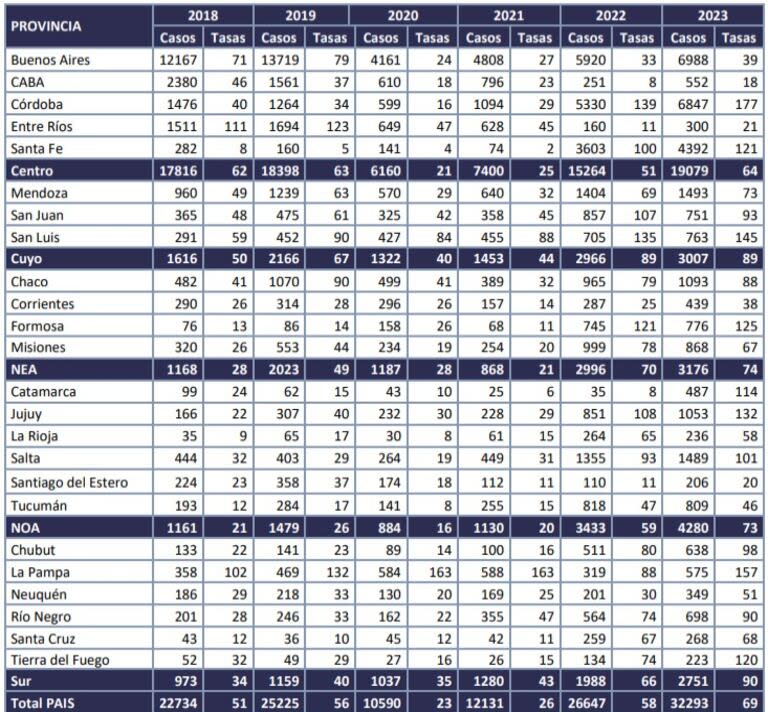
Mientras que en 2018 se registró la mayor tasa de notificación en la región Centro del país (61,9 casos cada 100.000 habitantes) y la más baja en la región NOA (20,9 cada 100.000), en 2023 la mayor tasa de notificación la registró la región Sur (89,5) y la menor la región Centro (63).
En cuanto a la afectación por grupos de edad, en 2023 el mayor número de casos reportados corresponde al grupo de 20 a 24 años seguido de 25 a 29 años y 30 a 34 años, con una tasa de incidencia de 219, 185 y 126 casos cada 100.000 habitantes respectivamente.
Respecto de la distribución según sexo, se observa en las notificaciones un predominio del sexo femenino (55,4%), fundamentalmente entre los 15 y 39 años. A partir de los 50 años, el mayor número de casos corresponde al sexo masculino.
Según expertos consultados por LA NACION, el uso de métodos anticonceptivos de barrera y el control anual para descartar alguna infección asintomática son las principales herramientas disponibles para evitar los contagios en personas sexualmente activas.
Cómo se contrae la sífilis
“La sífilis es una enfermedad causada por la bacteria Treponema pallidum que, por su principal vía de transmisión y aparición de las lesiones tempranas en el área genital, es una infección de transmisión sexual, pero con alcance sistémico afectando otros órganos a medida que va sorteando etapas y permanece sin tratamiento”, detalla Julieta Vera, ginecóloga especialista en salud vulvovaginal del Hospital Italiano de Buenos Aires.
“La vía de transmisión consiste en el contacto de mucosas genital, anal u oral con lesiones infectantes, en las cuales la bacteria está presente. Hay otra vía de transmisión posible, pero menos frecuente, que es la vertical de madres a hijos (durante el embarazo o la lactancia), y otra todavía menos frecuente, la infección a través de la transfusión de hemoderivados”, continúa. Y resalta: “Según el momento de diagnóstico de la enfermedad, con relación al tiempo trascurrido desde la infección, la sífilis se divide en etapas: temprana y tardía (según si fue adquirida hace más o menos de un año), o indeterminada”.
La sífilis temprana, a la vez, se divide en primaria y secundaria. Así lo detalla Vera:
La sífilis primaria consiste en la aparición de la lesión en el lugar de inoculación, que se conoce como chancro y, como en la mayoría de los casos aparece de forma indolora, puede pasar desapercibida. El período de incubación promedio es de tres semanas (rango: 10-90 días), tiene gran capacidad de transmitir la infección y suele acompañarse de adenopatías o ganglios regionales satélites. Con o sin tratamiento, el chancro desaparece en forma espontánea luego de tres a ocho semanas. Se estima que alrededor del 25 % de las personas no tratadas desarrolla clínica de sífilis secundaria entre cuatro y diez semanas luego de la aparición del chancro, y el resto permanece en estadio latente.
La sífilis secundaria se caracteriza por la aparición de lesiones en la piel y mucosas, que suelen presentarse como máculas y pápulas rojas (sobre todo en palmas y plantas) y síntomas generales (adenopatías, fiebre, malestar general). Nuevamente, los síntomas de la etapa secundaria desaparecen en un promedio de dos a seis semanas, incluso sin tratamiento.
Asimismo, se encuentra la sífilis latente, que es una etapa en la que “la infección persiste en ausencia de signos y síntomas, y solo puede diagnosticarse por estudios de laboratorio”, puntualiza la experta, quien especifica que la transmisión sexual y vertical de la sífilis también puede ocurrir durante la etapa latente. “Sin tratamiento, la mayoría de las personas con sífilis permanecerá en estadio de latencia tardía, y se estima que un tercio desarrollará el compromiso de múltiples órganos que es característico de la etapa terciaria, cuya aparición puede oscilar entre dos años y varias décadas luego de la infección. Puede afectar prácticamente cualquier órgano y tejido”, agrega.
Vera analiza las posibles causas del aumento de los contagios, especialmente en la franja etaria joven: “El miedo de los más jóvenes a preguntar sobre ciertos temas como las ITS, cuando la creencia más generalizada es que ‘ya debieran estar al tanto de todo porque ahora la información está apenas a un click de distancia’, constituye una nueva barrera de comunicación. Tal vez se trate de una impresión personal, pero el hecho de que la sífilis sea una enfermedad ‘curable’ hace que los más jóvenes adopten conductas de riesgo, con la noción de ‘puedo encargarme de esto después, en caso de que me infecte’. La falta de autocuidado en poblaciones más vulnerables hoy está relacionada con una fragilidad en la relación médico-paciente, en la cual los médicos dejamos de lado la oportunidad de hacer prevención”.
Las ITS más frecuentes
De las ITS más frecuentes en el país, Fridman identifica cuatro producidas por bacterias, las cuales son tratables y curables: la sífilis, la gonorrea, infecciones por clamidia y tricomoniasis. También, otras cuatro infecciones virales que son tratables, pero no curables: la hepatitis B, infección por herpes simple (VHS), infección por virus del papiloma humano (VPH) y VIH.
Además, observa que hay otras infecciones que están apareciendo, conocidas como emergentes, como el caso de la viruela símica (mpox), que se transmite por contacto físico estrecho de persona a persona, incluido el contacto sexual.
Entre las infecciones que tienen alta prevalencia, pero son más difícil de obtener los datos, destaca las infecciones por VHS o VPH. “Hay muchos motivos que se relacionan con el aumento de estas infecciones, el relajamiento en el uso de métodos de barrera que puede darse, por ejemplo, por faltas de campañas de educación. En las llamadas poblaciones clave –las que presentan mayor incidencia de ITS, como hombres que tienen sexo con hombres, trabajadores y trabajadores sexuales, mujeres trans y usuarios de drogas endovenosas– el uso de medicamentos para la prevención del VIH (profilaxis preexposición o PrEP) se relaciona con la disminución del uso de preservativo. A veces puede pasar que los pacientes no consulten por lesiones genitales, orales y anales por vergüenza o miedo a la discriminación, o que el médico no pregunte específicamente sobre la salud sexual de sus pacientes y no pida los estudios acordes”, detalla la especialista del Hospital de Clínicas.
Claves para disminuir el contagio
“Para disminuir la incidencia hay que hacer diagnóstico y tratamiento adecuado de los pacientes y sus parejas sexuales, con el fin de evitar la evolución de la infección por un lado, y evitar por el otro que la infección se siga diseminando, o sea que se contagie a otras personas”, precisa Fridman.
“Se recomienda que todas las personas sexualmente activas se realicen testeos para VIH, hepatitis B, hepatitis C y otras ITS como sífilis, especialmente en las personas gestantes para disminuir la transmisión vertical”, agrega.
Asimismo, remarca la importancia de contar con las vacunas al día para la prevención de hepatitis B (vacunación universal, recomendada en todas las personas) y VPH (se encuentra en el calendario y es una dosis a los 11 años).
Para finalizar, Fridman recuerda que siempre hay que hacer la consulta profesional frente a una lesión e incorporar el testeo de ITS en forma rutinaria en los controles, algo que puede ser solicitado por el médico o bien por el mismo el paciente.
La sexóloga Analía Pereyra subraya en diálogo con LA NACION que es muy importante comenzar por hablar del “cuidado sexual como una práctica de cuidado hacia nosotros mismos y hacia los otros. Más allá del preservativo, que sabemos que solo cubre los fluidos genitales, existen muchos otros riesgos a través de las prácticas orales y el intercambio de otros fluidos que deben ser tenidos en cuenta”.
“Todo contacto genital, de roce, mediado por fluidos preseminales que están en contacto con pieles y mucosas de la boca facilitan que pueda haber una infección por una transmisión. Por eso, siempre debe haber una protección mediando y, en el caso del preservativo, es importante colocarlo desde el inicio del encuentro sexual”, precisa.
En relación a la importancia de la educación sexual, expresa: “La Educación Sexual Integral (ESI) es fundamental para que chicos y chicas puedan apropiarse del conocimiento preciso sobre las prácticas eróticas y sexuales, puedan disfrutar y experimentar, pero siempre en el marco del cuidado. Si desde el inicio de sus prácticas sexuales se fomenta el uso del preservativo, o bien el uso del campo de látex u otros dispositivos, tendremos una parte de la batalla ganada”.

 Yahoo Noticias
Yahoo Noticias 
