España: así trabaja una alianza de investigadores para entender el origen de un cáncer considerado “catastrófico” y contenerlo
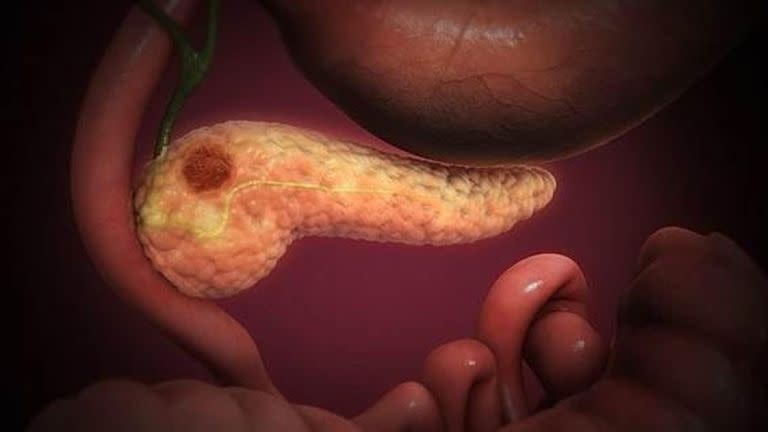
MADRID.– El cáncer de páncreas no da tregua. Es un tumor agresivo que, cuando se detecta, en la mayoría de los casos (el 80%) ya es tarde porque se encuentra en estadios avanzados. El 93% de los algo más de 8000 pacientes diagnosticados al año fallece en pocos meses. La única estrategia es investigar, conocer sus causas y su comportamiento para desarrollar tratamientos más efectivos y un diagnóstico precoz. En esta cruzada se involucró Núria Malats, barcelonesa de 60 años y jefa del Grupo de Epidemiología Genética y Molecular del Centro Nacional de Investigaciones Oncológicas (CNIO). Esta científica impulsa la Alianza de Investigación en Cáncer de Páncreas (Alipanc), a la que consiguió sumar 45 equipos de investigadores de todos los ámbitos que intentan evitar un fatídico récord: el carcinoma de páncreas es la segunda causa de muerte por cáncer.
–¿Cómo surge la alianza?
–Empezamos a agruparnos en Madrid varios equipos interesados en investigar el cáncer de páncreas. Durante la pandemia bajó la actividad y luego explosionó. Ahora somos 45 grupos multidisciplinares: la mitad hace investigación clínica y la otra mitad, básica. Esta es la riqueza de la alianza: nos complementamos bien. Somos conscientes de que, si no juntamos esfuerzos y recursos en investigación, no vamos a posicionarnos ni a conseguir un avance en el conocimiento de esta enfermedad. Queremos avanzar lo máximo posible en el conocimiento para, luego, poder trasladar los avances a la práctica clínica y también porque es una cuestión de salud pública, para disminuir la incidencia y la mortalidad, y mejorar la supervivencia y calidad de vida de estos pacientes.
Alerta dengue Todo lo que tenés que saber sobre el brote de la enfermedad
–¿Por qué hay menos investigación en cáncer de páncreas que en otros tumores?
–Hay varias razones. Aunque se sitúa el segundo en mortalidad, después del cáncer de pulmón, en incidencia no es tan frecuente. El número de pacientes con cáncer de páncreas es menor que el de enfermos con tumores de mama, colon, próstata, pulmón o vejiga, por ejemplo, que reciben más atención de los sistemas nacionales de salud. Otro motivo es porque, como el carcinoma de páncreas es tan agresivo y los pacientes tienen una supervivencia tan corta, no da mucho margen a tratamiento y dificulta la investigación. Antes había una percepción de que no se podía hacer nada y a los pacientes con mal pronóstico –solo se podía operar al 20%– no se les ofrecía tratamiento. Además, el 64% de la población europea, hace cinco años, no había oído hablar del cáncer de páncreas. No sabía ni siquiera dónde está ni los síntomas para identificarlo en las fases más precoces ni los factores de riesgo para prevenirlo. Siempre fue el gran olvidado, pero esta actitud cambió mucho debido al aumento de casos y a que todos estamos presionando en todos los niveles. Hay más conciencia por parte de la población. Los médicos de atención primaria, cuyo papel es muy importante, cada vez son más activos. También en el ámbito político, en los servicios sanitarios y en la financiación de la investigación. Es el momento en el que nos estamos moviendo todos y entonces esto también ayuda a que surja esta alianza.
–¿Por qué aumentan los casos?
–Hasta ahora el cáncer de páncreas estaba muy a la par en hombres y mujeres con una edad media de entre 67 y 70 años. Ahora se está viendo más en personas de menos edad, como sucede con el cáncer de colon. También la proporción de mujeres es un poco más elevada. No sabemos qué hay detrás. Se cree que puede estar relacionado con el aumento de la obesidad y de la diabetes, pero seguramente hay otros factores que no hemos identificado. Puede haber una disbiosis [desequilibrio microbiano] inicial en el colon por el abuso de los antibióticos. También investigamos la predisposición genética. Sabemos que hay factores de riesgo, pero no explican todo. No hay un solo elemento y probar todas las hipótesis no es tan fácil. Sí es verdad que los casos identificados apuntan todos a un problema de inflamación crónica en el páncreas y esto da alguna pista.

–¿Por qué es tan agresivo?
–Al cáncer de páncreas se le llamó catastrófico por su evolución. Mientras que el período de iniciación y desarrollo de otro cáncer hasta que es diagnosticado es de 15 o 20 años, para el de páncreas es mucho menor. Incluso tumores muy pequeños, de un centímetro, pueden ser metastásicos. Esto es por las características de la glándula, porque no tiene barreras y tiene bastante irrigación. Son muchos retos.
–¿Hay fórmulas para un diagnóstico precoz?
–Estamos investigando, aunque no estamos en el punto de trasladarlo. El potencial de la biopsia líquida es muy alto. Si hay alguna manera de identificar cáncer de páncreas en estadios muy precoces es con biopsia líquida y con toda la tecnología de inteligencia artificial aplicada a imágenes. Será un campo importante en cuanto a marcadores de diagnóstico precoz, pero necesitamos definir también la población a la que aplicar estos biomarcadores. No puede ser a toda la población porque la incidencia no es lo suficientemente alta. Necesitamos ir a la población de más alto riesgo. Hasta ahora, los programas de cribado se están haciendo a quienes tienen posibilidades de cáncer de páncreas hereditario o familiar, pero representa solo el 10% y nos perdemos el 90%. Y tampoco son tan eficientes. Cuando aparece el cáncer de páncreas entre dos o tres pruebas, ya está avanzado y no se había visto nada antes. Esto es, seguramente, porque las herramientas de imagen que se utilizan sin inteligencia artificial no son lo suficientemente sensibles, porque la ventana de oportunidad debería ser más corta entre una prueba y otra y, también, por las características de este tumor, que nos la hace muy difícil.
–¿Cuándo podríamos alcanzar un nivel óptimo de diagnóstico precoz?
–Diría que, con muchas ganas, entre cinco y diez años. Vamos a ver si lo logramos lo antes posible. Estamos aunando esfuerzos con grandes proyectos internacionales para conseguirlo en cinco años.
–Al margen de la población con antecedentes familiares, ¿cuál sería la población de riesgo?
–Es lo que estamos intentando identificar, integrando mucha información sobre los factores de riesgo que están bien establecidos, pero también con marcadores genómicos, de microbioma, metaboloma, inmunoma… Necesitamos identificar aquellos marcadores que nos permitan llegar a una población de muy alto riesgo para que el programa de cribado sea coste efectivo y tenga sentido. Sabemos que son mayores de 60 años, que la diabetes es importante, que la obesidad, el tabaco y el alcohol, también, o si hay lesiones potencialmente malignas. Pero mi sueño es llegar a tener una aplicación en nuestros móviles, como las que hay para seguimiento cardiovascular, con la que pudiésemos estimar el riesgo y, aquellos que estén por encima de un umbral, que tenemos que determinar, irían al sistema nacional de salud para, a partir de una batería de biomarcadores que estamos investigando, entrar en programas de cribado.
–No parece muy difícil.
–Estamos en eso, desarrollando el algoritmo para que pueda ser utilizado por la población. Donde es más difícil es en la otra parte sin identificar: en los marcadores que realmente tienen un papel en la definición de alto riesgo. Pero tenemos que continuar comprobando si discrimina no solamente cuando ya están diagnosticados o en casos precoces, sino también antes del diagnóstico y cuánto tiempo antes de este.
–En cuanto a tratamientos, se habla de nanopartículas, de inmunoterapia, de virus… ¿Hay alguno prometedor?
–Alguien me decía hace poco que hay que atacar por tierra, mar y aire. Con solo un tipo de tratamiento, no vamos a lograrlo y creo que será la combinación de varios lo que finalmente nos ayudará a controlar esta enfermedad. En atención primaria, debemos ser capaces de encontrar cómo prevenir el desarrollo; después, lograr un diagnóstico precoz para el 80% de la población de riesgo y, entonces, ofrecer toda la batería de tratamientos innovadores.

 Yahoo Noticias
Yahoo Noticias 
